Ecografía musculoesquelética en kinesiología: cuándo sí marca una diferencia real en la atención
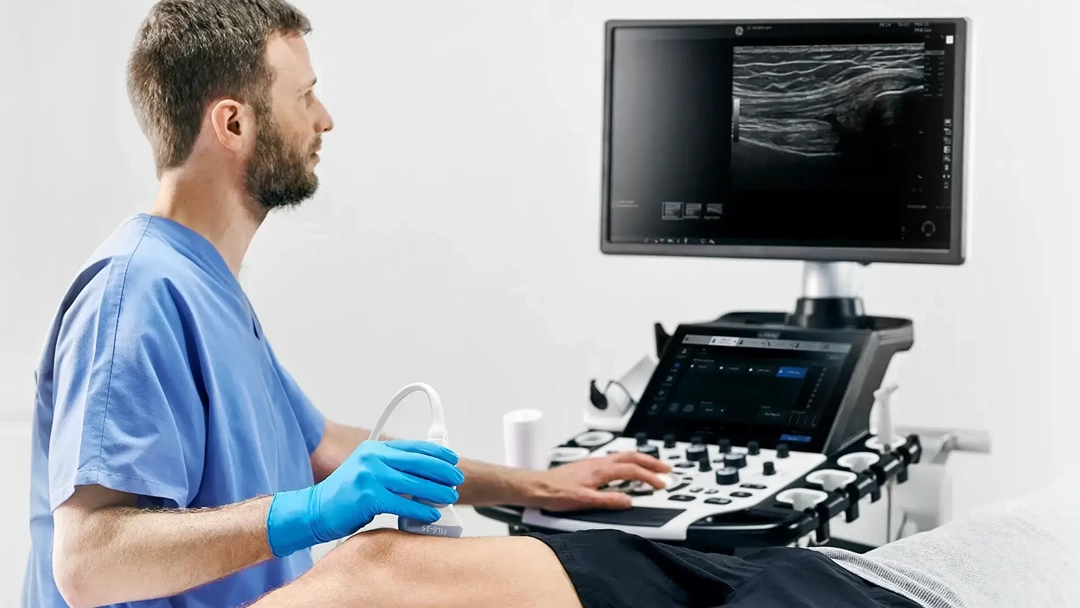
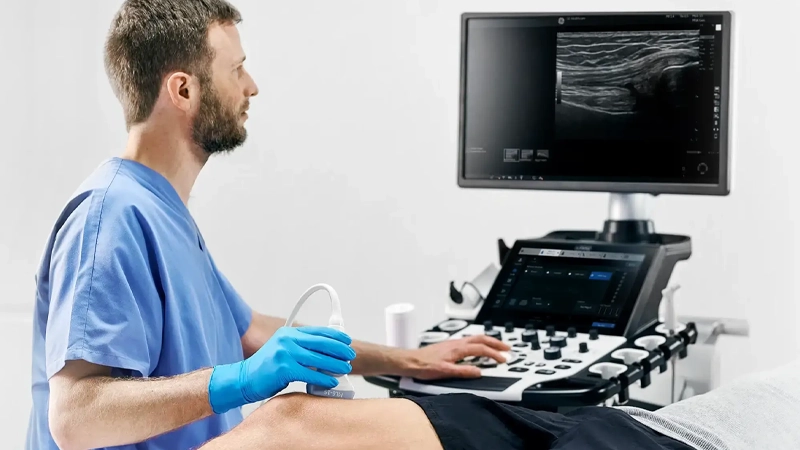
Cada vez más kinesiólogos se interesan en la ecografía musculoesquelética. Y tiene sentido. En una atención donde se espera mayor precisión, mejor seguimiento y una experiencia más clara para el paciente, contar con imagen en tiempo real puede parecer una gran ventaja.
Pero la pregunta importante no es qué tan avanzada se ve esta tecnología, sino esta: ¿cuándo realmente mejora la atención?
Porque la ecografía musculoesquelética no es indispensable en todos los contextos. No reemplaza la evaluación física ni el razonamiento clínico. Pero en ciertos escenarios sí puede marcar una diferencia real, especialmente cuando ayuda a complementar la exploración, seguir la evolución de una lesión, observar estructuras en movimiento o educar mejor al paciente.
Ahí es donde su valor deja de ser solo tecnológico y pasa a ser clínico.
Qué es la ecografía musculoesquelética y qué permite observar
La ecografía musculoesquelética permite visualizar en tiempo real distintas estructuras superficiales del sistema musculoesquelético, como músculos, tendones, ligamentos, fascia, bursas y algunas articulaciones superficiales.
Su valor no está solo en mostrar una imagen. Está en que permite observar tejidos blandos de forma rápida, dinámica y dentro del mismo contexto clínico. Es decir, no solo puedes ver una estructura en reposo. También puedes evaluar qué ocurre mientras el paciente se mueve, reproduce un gesto doloroso o cuando necesitas comparar un lado con otro en la misma sesión.
Eso puede ser especialmente útil en kinesiología, donde muchas decisiones no dependen solo de identificar dolor, sino de entender mejor cómo se comporta una estructura, cómo evoluciona y qué tan seguro es avanzar con la carga o con el tratamiento.
Dicho de otra forma: la ecografía no reemplaza la evaluación kinésica. La complementa cuando hace falta una capa extra de información.
Cuándo sí marca una diferencia real en la atención
No todos los kinesiólogos necesitan ecografía para trabajar bien. Pero sí hay contextos donde deja de ser un complemento interesante y pasa a ser una herramienta realmente útil.
1. En lesiones deportivas
En pacientes con tendinopatías, desgarros musculares, sobrecargas o molestias en tejidos blandos, la ecografía puede ayudar a complementar la evaluación y a seguir la evolución con más objetividad.
Esto es especialmente útil cuando necesitas ajustar progresiones de carga, observar cambios a lo largo del tiempo o tomar decisiones más seguras sobre el retorno a la actividad.
2. En dolor musculoesquelético persistente
Hay cuadros donde el examen físico por sí solo no entrega toda la claridad necesaria. En esos casos, una imagen en tiempo real puede aportar contexto adicional para orientar mejor el tratamiento o decidir si conviene derivar.
No siempre entregará una respuesta definitiva. Pero sí puede ayudar a reducir incertidumbre y apoyar mejor la toma de decisiones.
3. En el seguimiento de la recuperación
Uno de sus aportes más valiosos es que permite observar cambios en el tejido a lo largo del tiempo y no depender únicamente de lo que el paciente relata.
Eso no le quita valor a la percepción del paciente. Más bien suma una referencia adicional que puede ser útil al momento de avanzar, mantener o ajustar el plan de rehabilitación.
4. En la evaluación dinámica
Esta es una de las ventajas más atractivas de la ecografía musculoesquelética. La posibilidad de observar estructuras en movimiento puede marcar una diferencia importante en zonas como hombro, rodilla, tobillo o codo.
Cuando el dolor aparece durante un gesto específico, ver lo que ocurre en ese momento puede complementar muy bien la evaluación clínica y ayudar a intervenir con más precisión.
5. En la educación y adherencia del paciente
No todo se juega en la evaluación. También importa cómo el paciente entiende su lesión y se compromete con el tratamiento.
Cuando una persona puede ver en pantalla la zona comprometida y relacionarla con sus síntomas, muchas veces mejora su comprensión del proceso. Y cuando entiende mejor lo que pasa, suele adherir mejor a las indicaciones y al plan de rehabilitación.
Escenarios donde suele aportar más valor
Más allá de la teoría, hay situaciones clínicas donde esta herramienta suele tener un impacto más claro.
Por ejemplo, en un paciente deportista con sospecha de lesión muscular, la ecografía puede ayudar a tener una referencia inicial y apoyar el seguimiento del proceso de recuperación.
En un paciente con tendinopatía que no logra avanzar, puede aportar una forma más objetiva de observar evolución y respaldar ajustes en el tratamiento.
Y en cuadros de hombro doloroso o molestias que aparecen con el movimiento, la evaluación dinámica puede entregar información especialmente útil, porque permite relacionar mejor el síntoma con el gesto que lo provoca.
También puede marcar una diferencia cuando el paciente no entiende bien lo que le ocurre. En esos casos, mostrar visualmente la estructura comprometida muchas veces mejora la conversación clínica, la confianza y la adherencia.
Qué debe tener un equipo para uso kinésico
Si estás evaluando incorporar esta tecnología, no basta con pensar en “tener un ecógrafo”. Lo importante es que el equipo responda bien al tipo de atención que realizas.
Algunos puntos clave son:
- Buena resolución para estructuras superficiales.
- Transductor lineal para aplicaciones musculoesqueléticas.
- Buen desempeño en evaluación dinámica.
- Facilidad de uso en la práctica diaria.
- Portabilidad si el entorno clínico lo requiere.
- Respaldo en capacitación y soporte técnico.
Este último punto es especialmente importante. Porque para que la ecografía realmente se convierta en una herramienta útil, no basta con comprar un equipo. También necesitas integrarlo bien a tu práctica y contar con apoyo durante ese proceso.
Conclusión
La ecografía musculoesquelética en kinesiología no siempre es necesaria. Pero en ciertas áreas de atención sí puede elevar el nivel del servicio, mejorar la evaluación y entregar más seguridad tanto al profesional como al paciente.
Su valor se vuelve más claro en lesiones deportivas, dolor musculoesquelético persistente, seguimiento de la recuperación, evaluación dinámica y educación del paciente. En esos contextos, deja de ser una tecnología llamativa y pasa a ser una herramienta útil de verdad.
Si estás evaluando incorporar ecografía musculoesquelética en tu consulta o centro de rehabilitación, en Hoser puedes encontrar soluciones de ultrasonido y asesoría especializada para identificar qué alternativa se ajusta mejor a tu realidad clínica.